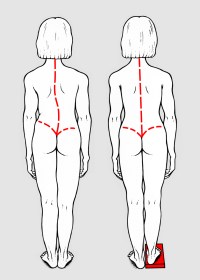
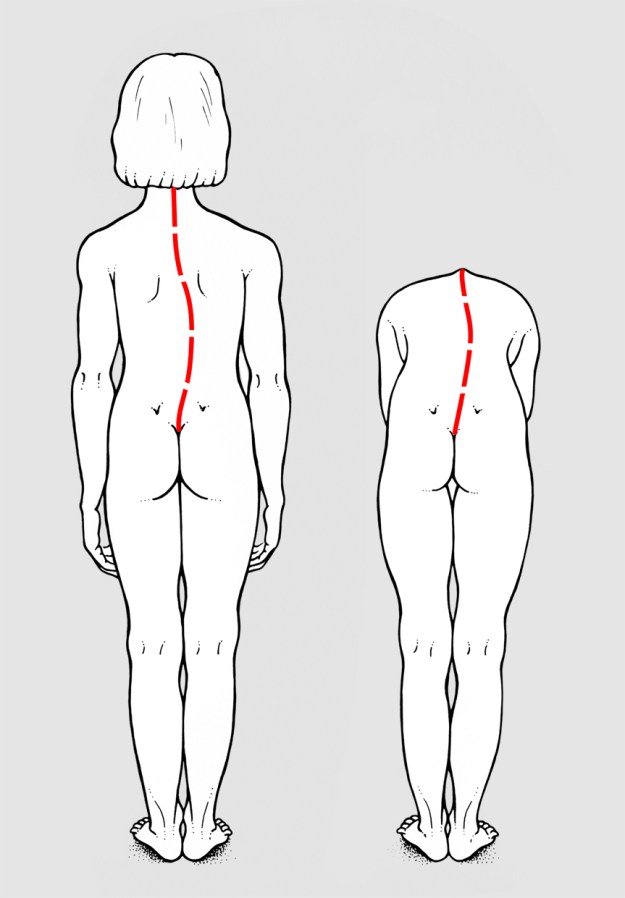
L’atteggiamento scoliotico (fig. 1) è una deviazione della colonna sul piano frontale completamente riducibile in clinostatismo. La scoliosi vera (fig. 2) è una deviazione permanente della colonna sullo stesso piano, non riducibile in clinostatismo, accompagnata da una rotazione dei corpi vertebrali responsabile di gibbosità.
|
|
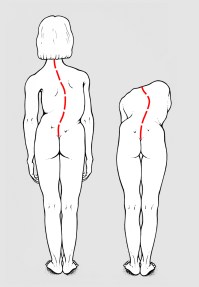
L’atteggiamento scoliotico è quasi sempre sostenuto da piccole differenze di lunghezza degli arti inferiori (fig. 3), minime e non diagnosticabili nei primi anni di vita, apprezzabili invece in età scolare, quando la dismetria raggiunge almeno i 5-6 mm ed è misurabile clinicamente. La conseguente deviazione della colonna ha tutte le caratteristiche degli atteggiamenti scoliotici: assenza di gibbosità quando il paziente è a tronco flesso, scomparsa della curva in posizione prona. In ortostatismo è sufficiente mettere sotto il calcagno dell’arto più corto un rialzo corrispondente alla dismetria per far sparire la deviazione della colonna.
Anche la cosiddetta “scoliosi del lattante” è in realtà un atteggiamento: si tratta di una curvatura a grande raggio, osservabile nel primo anno di vita, che tende ad accentuarsi per effetto di stimolazioni dirette (pizzicotto) o indirette (rumori) e scompare man mano che il bambino equilibra il tono muscolare dei due lati del corpo. Se persiste dopo l’anno di età, bisogna sospettare una scoliosi congenita (vera, evolutiva) e far praticare radiografie del rachide che potranno dimostrare emispondili o alterazioni dell’angolo costo-vertebrale di Metha.
Nei bambini in età scolare con portamento rilasciato, specie se concomita un certo grado di iperlassità, è possibile osservare atteggiamenti scoliotici anche senza causa apparente.
Atteggiamenti scoliotici possono inoltre essere dovuti a infezioni o neoplasie (in tal caso si accompagnano a dolore e a rigidità), a contratture congenite o acquisite di un’anca con conseguente obliquità pelvica. Gli atteggiamenti scoliotici regrediscono una volta eliminate le cause che li hanno prodotti, e non evolvono verso una scoliosi vera.
Nella scoliosi vera idiopatica sono importanti la familiarità e il ruolo degli ormoni. La maggior frequenza nel sesso femminile è spiegabile con la pousseè puberale più rapida, che favorirebbe l’evoluzione delle scoliosi minori. Circa l’età di comparsa possiamo distinguere forme infantili (0-3 anni, parità di sesso, prognosi non favorevole), giovanili (fra 4 e 10 anni) e dell’adolescenza (11-13 anni), più frequenti nelle femmine. La valutazione clinica verte su una accurata anamnesi e sull’esame generale del paziente per depistare associazioni morbose o affezioni su base neurologica capaci di produrre scoliosi (neurofibromatosi con macchie colo caffelatte, morbo di Friedreich, ecc.). La definizione dell’età biologica, fondamentale per la prognosi, può essere fatto con il test di Tanner, che esprime l’evolversi dei caratteri sessuali secondari (S=seni, P=pelosità pubica, T=testicoli) con valutazione numerica da 1 a 5. L’aggravamento della scoliosi prosegue per 4-5 anni dopo l’inizio della pubertà (corrispondente a P2, S2, T2), mentre il menarca compare a due anni dallo stesso. L’evoluzione della scoliosi è direttamente proporzionale alla velocità di crescita staturale (specie quella rachidea). La pubertà è realmente uno spartiacque, oltre il quale la percentuale di evoluzioni negative scende dal 60% al 7% (Stagnara).
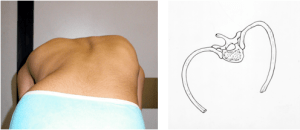
Fig. 4 a-b: Gibbo dorsale destro. Disegno schematico che mostra la rotazione dei corpi vertebrali alla base della deformazione della gabbia toracica
La rilevazione e la valutazione del gibbo sono fondamentali (fig. 4a). Esso è dovuto alla rotazione dei corpi vertebrali e comporta una deformazione della cassa toracica (fig. 4b) sia posteriore che anteriore. Il gibbo posteriore viene valutato con il paziente a tronco flesso e ginocchia estese e può essere quantificato con una semplice livella che misuri la sua sopraelevazione rispetto alle spinose. Poiché la rotazione è direttamente proporzionale all’aggravamento della curva, una corretta valutazione del gibbo può rilevare l’evoluzione della deformità. Altri parametri clinici sono la sopraelevazione e la sporgenza di una scapola, lo livellamento del bacino, la flessibilità o la rigidità delle curve, lo sbandamento del tronco. E’ importante sottolineare che tutti i parametri rilevati e quantificati con l’esame clinico possono, se ben valutati nel tempo, far diminuire il numero di esami radiografici. Questi, se necessari, comprenderanno Rx standard del rachide in toto in ortostatismo per misurare l’entità delle curve e per valutare lo stadio di ossificazione del nucleo accessorio dell’ala iliaca (test di Risser da 1 a 5), che inizia nell’anno successivo al menarca (stadio 1) e comincia a fondersi con l’ileo due o tre anni dopo (stadio 3-4); questa fase corrisponde alla fine del periodo evolutivo della scoliosi.
Il trattamento ha lo scopo di interrompere l’evolutività delle curve. Nelle scoliosi sotto i 15-20°, con gibbi poco evidenti è sufficiente la semplice osservazione periodica. La ginnastica “correttiva” serve poco e probabilmente solo nella curve che non si sarebbero di per se aggravate, anche se il miglioramento del tono muscolare e della postura, attraverso opportune attività fisiche e sportive è certamente utile. Il busto ortopedico può essere indicato nelle scoliosi in peggioramento oltre i 15-20°, quando si prevede un’evoluzione negativa a causa dell’età, della sede e delle caratteristiche intrinseche alla deformità. Il suo uso, che dovrebbe essere sempre associato a ginnastica, va modulato a seconda dello stato clinico-radiografico. Esistono vari tipi di busto da usare a tempo parziale. Oltre i 50° (fig. 5) ci può essere indicazione chirurgica che dà un miglioramento delle curve a scapito della flessibilità della colonna, abolita nel tratto sottoposto ad artrodesi.
Illustrazioni di F. Malorgio e A. Maglioni, Archivio tesi Scuola di Disegno Anatomico, presso Centro di Visualizzazione Biomedica, Dip. Scienze Biomediche e Neuromotorie Università di Bologna.